Sala hybrydowa – przyszłość chirurgii
Kwartalnik KCOTekst - Prof. dr hab. n. med. Krzysztof Ziaja - wybitny chirurg naczyniowy i angiolog. W 1991 r. został kierownikiem Katedry i Kliniki Chirurgii Ogólnej i Naczyń ŚlAM w Katowicach-Ochojcu, którą kierował do przejścia na emeryturę we wrześniu 2017 roku. Prof. Krzysztof Ziaja był wieloletnim konsultantem krajowym w dziedzinie angiologii. Jest członkiem m.in. Polskiego Towarzystwa Chirurgów Naczyniowych, Polskiego Towarzystwa Angiologicznego oraz Europejskiego Towarzystwa Chirurgów Naczyniowych
Czym jest sala hybrydowa i jakie daje możliwości w leczeniu chorych na nowotwory? Jakie warunki są konieczne do jej powstania? Czy każdy szpital może sobie na nią pozwolić? Na te i inne pytania odpowiedział prof. dr hab. med. spec. chirurgii ogólnej, naczyniowej i angiologii Krzysztof Ziaja
Sala hybrydowa to przede wszystkim zwiększenie bezpieczeństwa pacjenta, polepszenie komfortu pracy personelu oraz możliwość wypracowania nowych, skuteczniejszych sposobów leczenia. Wraz z postępem metod i technik leczenia inwazyjnego pacjentów w różnych dziedzinach medycyny poszczególne narzędzia 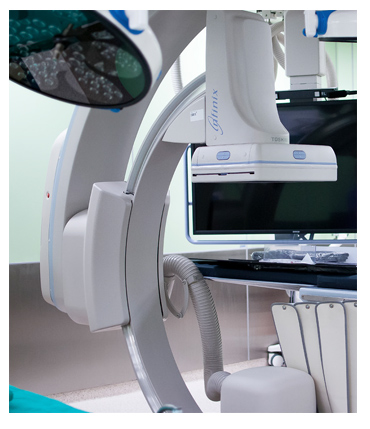 diagnostyczne przestały być zarezerwowane wyłącznie dla pojedynczych specjalności, a stały się normalnym elementem ciągu diagnostyczno-leczniczego. Najbardziej widocznym przykładem rewolucji w interdyscyplinarnej diagnostyce licznych schorzeń jest aparat USG, który przed 30 laty był dostępny dla elitarnego grona radiologów umiejących interpretować jego obrazy, a dzisiaj jest już narzędziem pracy
diagnostyczne przestały być zarezerwowane wyłącznie dla pojedynczych specjalności, a stały się normalnym elementem ciągu diagnostyczno-leczniczego. Najbardziej widocznym przykładem rewolucji w interdyscyplinarnej diagnostyce licznych schorzeń jest aparat USG, który przed 30 laty był dostępny dla elitarnego grona radiologów umiejących interpretować jego obrazy, a dzisiaj jest już narzędziem pracy
praktycznie wszystkich lekarzy i trudno sobie wyobrazić jego brak w gabinecie. W krótkim przedziale czasowym również aparat RTG stał się "normalnym" narzędziem pracy kardiologów, ginekologów, neurochirurgów, gastrologów, angiologów, ortopedów czy chirurgów naczyniowych.
W zasadzie trudno obecnie doszukać się specjalności, która mogłaby zrezygnować w procesie diagnostyczno-leczniczym z dostępu do Zakładu Radiologii lub Radiologii Zabiegowej. W latach 70-tych XX wieku nastąpił skokowy rozwój szeregu dziedzin medycyny, dla których postęp w diagnostyce i leczeniu wiązał się z jednoczesnym wykonaniem np. badania endoskopowego dwunastnicy, zacewnikowaniem Brodawki Vatera oraz podaniem kontrastu celem zobrazowania dróg żółciowych i przewodu trzustkowego. Były to jedne z pierwszych procedur leczniczych wykonywanych wspólnie przez zespół techników i lekarzy radiologów oraz zespół gastroenterologów z zespołem pielęgniarskim w ramach Zakładu Radiologii Zabiegowej. W zakładach takich wykonywano procedury wszczepienia zastawki z dojścia przez tętnice udową, implantacji stentgraftu do tętniaków aorty na całej jej długości, w ostatnim czasie stentgraftów rozgałęzionych z chirurgicznym wypreparowaniem naczyń udowych, czasami biodrowych czy pachowych.
Wykorzystanie promieni X do diagnostyki i leczenia wiąże się jednak z licznymi przepisami, procedurami, zaleceniami i standardami związanymi z bezpieczeństwem tak personelu wykonującego łączoną procedurę w bezpośrednim kontakcie z lampą rentgenowską, jak i podmiotu, czyli pacjenta. Personel innej niż radiologicznaspecjalności był w bezpośrednim kontakcie z promieniami X, podczas gdy radiolog był osłonięty w konsoli RTG i nadzorował całość procedury - w szczególności jakość obrazowania. Powstała więc potrzeba zbudowania Zakładu Radiologii Zabiegowej, który jednocześnie spełniałby wymogi stawiane sali operacyjnej. Tak w drodze ewolucji powstała sala hybrydowa. W Katowickim Centrum Onkologii dodatkowo łącząca wymogi bezpieczeństwa personelu oraz pacjentów wymagających brachyterapii.
| Sala hybrydowa KCO obok klasycznego stołu operacyjnego posiada bardzo nowoczesny aparat z ramieniem C o możliwościach zasięgu od głowy pacjenta do jego stóp oraz 360º obrotu, lampy RTG z możliwością zastosowania prowadnika długości 300 cm. Aparat posiada możliwość zastosowania tzw. „road map”, czyli wyznaczenia drogi dojścia do precyzyjnego kanalizowania wybranego naczynia. Jednoczesnego porównania obrazu wewnątrznaczyniowego z obrazem angio CT, CT i MRI, co jest nie tylko kolejnym elementem bezpieczeństwa chorego, ale i komfortu pracy personelu. Ponadto elementem podstawowego wyposażenia są środki kontrastowe, prowadniki, cewniki o różnych kształtach, coile – czyli maleńkie sprężynki zamykające wybrane naczynie, mikrosfery w różnych rozmiarach, leki, lipidol i ręce techników RTG, pielęgniarek operacyjnych i lekarzy. Być może od tych rąk należałoby zacząć i tak też to było. |
Można zaryzykować stwierdzenie, że na sali hybrydowej może być wykonywany każdy rodzaj zabiegu operacyjnego, który dodatkowo można łączyć z procedurą diagnostyki oraz leczenia metodami wewnątrznaczyniowymi. W szpitalu o profilu onkologicznym, jak i w każdym innym, zawsze w różnych gremiach będzie dyskutowany problem, czy najpierw leczyć zachowawczo czy lepiej zoperować. W KCO doszedł jeszcze jeden element dyskusyjny: kiedy i których chorych leczyć metodami wewnątrznaczyniowymi? Powstałe standardy w większości przypadków dają jednoznaczną odpowiedź na tak postawione pytanie, czasami jednak pozostaje ustalenie w drodze konsensusu kolejności zastosowanych metod dla konkretnego przypadku, zależnego od stanu danego pacjenta. Stosując techniki wewnątrznaczyniowe, możemy implantować stent u pacjentów z nieresekcyjnym nowotworem przełyku zamiast wykonania gastrostomii czy mikrojejunostomii.
Przed wykonaniem planowego zabiegu operacyjnego można zobliterować naczynie doprowadzające do guza, a tym samym zmniejszyć sródoperacyjne krwawienie, co przekłada się bezpośrednio na bezpieczeństwo pacjenta. Pacjenci zdyskwalifikowani z przyczyn ogólnych do operacyjnego leczenia uzyskują taką możliwość, tzn. zamknięcia naczynia doprowadzającego coilami, mikrosferami ładowanymi lekiem i bez leku, wreszcie zobliterowania całego guza lipidolem. Inną bardzo szczególną grupą chorych wymagającą doraźnej interwencji to pacjenci z krwotokami z narządów zajętych nieoperacyjnym procesem nowotworowym wątroby, śledziony, trzustki, nerek narządów miednicy małej. Pacjenci z zakrzepicą żyły głównej górnej spowodowanej nowotworem, a coraz częściej cewnikiem do wlewów dożylnych różnych leków, w tym chemioterapii, to szczególna grupa pacjentów do niedawna umierających z powodu braku możliwości udzielenia im pomocy.
Droga wewnątrznaczyniowego udrożnienia stała się elementem nie tyle wyleczenia, co zwiększenia komfortu umierania. Szpital jako całość uzyskał dodatkowe narzędzie w procesie leczenia pacjenta onkologicznego.
| Pamiętać jednak należy, że nie każdy szpital może sobie pozwolić na tego typu salę. Do ich powstania konieczne jest spełnienie kilku, czasem trudnych w realizacji, warunków. Pierwszym z nich jest pomieszczenie, w którym ma być zlokalizowana sala hybrydowa. Wymaga ona bowiem znacznie większej, czasami dwukrotnej w stosunku do standardowej sali operacyjnej, powierzchni. Dodatkowo, ze względu na wymagania stawiane przez Prawo Atomowe, niezbędne są znacznie większe nakłady finansowe. Podstawowym jednak warunkiem jest realizacja i spełnienie misji szpitala, a pozadyskusyjnym wizja jego płynności finansowej na co najmniej pięć lat, bowiem ten czynnik pozwala na umieszczenie uśmiechniętej buźki na logo Szpitala. |
Sala hybrydowa ze względu na jej koszt oraz wymogi stawiane dla niej samej, jak i dla personelu jest trudnym do realizacji przedsięwzięciem. W 2010 roku po raz pierwszy udało się Konsultantowi Krajowemu w dziedzinie angiologii uzyskać środki w ramach POLKARDU na zakup dwóch nowoczesnych zestawów dla sal hybrydowych w Polsce. W chwili obecnej na terenie naszego kraju we wszystkich ośrodkach akademickich Kliniki Chirurgii Naczyniowej posiadają sale hybrydowe. Aż pięć z nich znajduje się w Warszawie, a trzy w Katowicach – dwie z 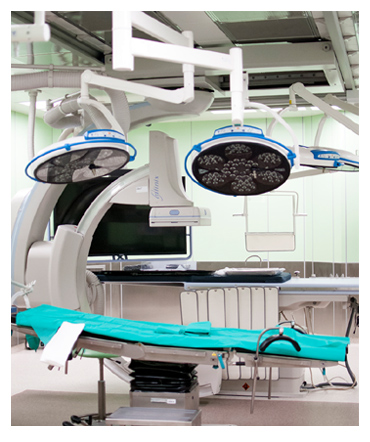 nich powstały w jednym roku w Szpitalu w Ochojcu i w KCO oraz jedna w 2014 roku w Szpitalu w Ochojcu dla potrzeb Kardiochirurgów i Kardiologów Inwazyjnych.
nich powstały w jednym roku w Szpitalu w Ochojcu i w KCO oraz jedna w 2014 roku w Szpitalu w Ochojcu dla potrzeb Kardiochirurgów i Kardiologów Inwazyjnych.
Osobną kwestią, zaraz obok warunków finansowych, powierzchniowych czy wyposażeniowych, są kwalifikacje pracowników szpitala, którzy mogą znaleźć się przy stole operacyjnym sali hybrydowej. Wymagania stawiane personelowi sali hybrydowej współpracującej z Pododdziałem/Oddziałem Chirurgii Naczyniowej są niezmiernie precyzyjnie określone w aktach prawnych takich jak: Prawo Atomowe, Obwieszczenie Ministra Zdrowia oraz wymogi opisane w Rozporządzeniu Prezesa NFZ. W skrócie wymagany jest 24-godzinny dostęp zapewniony przez technika RTG z przeszkoleniem w Zakładzie Radiologii Zabiegowej, dwie pielęgniarki instrumentariuszki posiadające przeszkolenie określone w Prawie Atomowym oraz co najmniej dwóch lekarzy posiadających specjalizację w dziedzinie chirurgii naczyniowej lub angiologii. Lekarz kierujący musi posiadać specjalizację z chirurgii naczyniowej oraz minimum trzyletnie doświadczenie w implantacji przynajmniej 50 stentów rocznie jako operator w trzech obszarach naczyniowych (naczynia mózgowe – dodatkowo 40 samodzielnie implantowanych stentów, aorta z jej rozgałęzieniami oraz naczynia kończyn dolnych), nie licząc asyst w trakcie szkolenia. Każdy pracownik dodatkowo musi raz na pięć lat zdać egzamin z Prawa Atomowego celem poznania wszelkich nowych zaleceń i standardów chroniących pacjenta.
Te wszystkie warunki ze znacznym nadmiarem spełnia personel naszej placówki.
Artykuł pochodzi z nr 1(1) 2018 kwartalnika KCO dla Pacjentów Katowickiego Centrum Onkologii.
Kopiowanie i wykorzystywanie całości lub fragmentów publikacji bez zgody Katowickiego Centrum Onkologii jest zabronione.
- Data utworzenia
- 03-10-2018 (Michał Pisula)
- Data modyfikacji
- 03-10-2018 (Michał Pisula)
- Data publikacji
- 03-10-2018
- Drukuj (PDF) bieżącej strony















